Vea También
Es muy frecuente asociar la artritis reumatoide con una enfermedad de personas mayores, deformidad y dolor en las articulaciones. Consecuencia del envejecimiento. Minoritaria. Irremediable. Sin embargo, suele ignorarse su carácter autoinmune e inflamatorio, además de sus efectos sobre el organismo, entre los que destaca un riesgo cardiovascular elevado.
Detrás de este mayor riesgo se encuentran la inflamación y un protagonista inesperado: el HDL, también conocido como “colesterol bueno”.
Ni exclusiva del envejecimiento ni minoritaria
La artritis reumatoide es una enfermedad inflamatoria crónica que afecta principalmente a las articulaciones, pero también tiene otras complicaciones. Aunque es más frecuente en mujeres y suele iniciarse entre los 40 y los 60 años, afecta a ambos sexos y puede aparecer a cualquier edad.
En España, por ejemplo, afecta a 1 de cada 200 adultos, siendo la enfermedad reumática más frecuente. Ni exclusiva del envejecimiento ni minoritaria.
Sus causas no están claras, pero se sabe que hay una interacción entre la genética, el ambiente y nuestras defensas.
En situaciones normales, el sistema inmunitario se encarga de defendernos de los microorganismos, identificándolos como intrusos y destruyéndolos. Es lo que conocemos como inmunidad. Sin embargo, algunos factores, como el tabaco o la obesidad, pueden producir cambios en nuestras articulaciones que hacen que esas defensas las identifiquen como entes extraños e inicien un ataque. Hablamos entonces de autoinmunidad.
Este ataque comienza con un tipo de células (linfocitos) que, mediante una suerte de teléfono celular (citocinas), llaman y activan a otros componentes del sistema inmunitario para atacar al cartílago y al hueso, produciendo las lesiones de la artritis.
No sólo articulaciones: la artritis y las placas de colesterol
Aunque las lesiones en las articulaciones se manifiestan como el síntoma más visible, las enfermedades cardiovasculares son la primera causa de muerte en estos pacientes. De hecho, padecer artritis duplica el riesgo cardiovascular. Es decir, ¡como en la diabetes!
Sin embargo, los estudios nos dicen que las personas con artritis no tienen sustancialmente más factores de riesgo para desarrollar dolencias cardiovasculares como la hipertensión, el tabaquismo, la obesidad o el colesterol elevado, si las comparamos con el resto de la población. Entonces, ¿a qué se debe esa llamativa propensión?
Articulaciones y arterias están más cerca de lo que parece, y las lesiones de la artritis pueden contribuir a la formación de placas de colesterol. Esto es debido a que la inflamación y las citocinas también afectan a los niveles de ese lípido.
La paradoja lipídica: ¿es realmente el LDL el malo de la película?
Hace un par de décadas, los estudios del colesterol en artritis aportaron unos resultados llamativos. Es habitual que estas personas tengan niveles más bajos que el resto de la población. ¿Niveles más bajos de colesterol pero más enfermedad cardiovascular? Sí, ha leído bien. Esta situación –llamada “paradoja lipídica”– se explica gracias, de nuevo, a la inflamación.
Leer más: Colesterol: ¿imprescindible para la vida o causa de muerte?
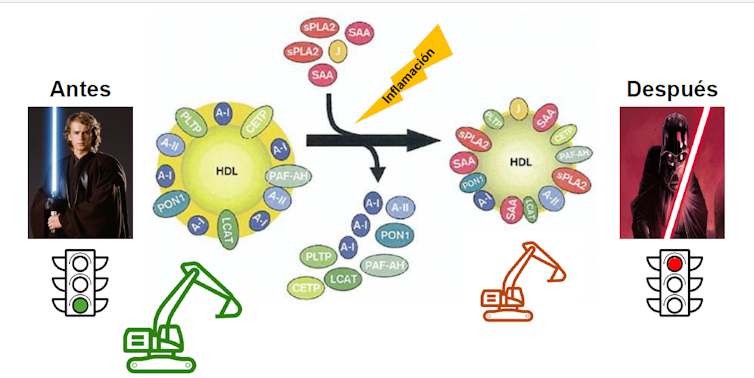
En condiciones normales, el LDL (conocido como “colesterol malo”) proporciona colesterol a los tejidos, mientras que el HDL (el “colesterol bueno”) se encarga de llevarlo al hígado para eliminarlo, además de evitar que se oxide y controlar su diálogo con nuestras defensas. Pues parece ser que la inflamación es capaz de moldear esta grasa natural, quitando y poniendo componentes a su antojo, de forma que su comportamiento se ve también alterado.
En los pacientes con artritis, la llamada de los linfocitos provoca que el LDL se vuelva más pegajoso. Eso hace que este tipo de colesterol se adhiera con mayor facilidad a nuestras arterias y forme placas, que además son más inestables debido a la acción de los propios linfocitos. Para colmo, el LDL inflamado es capaz de llamar y activar a más linfocitos aún. Y esto no acaba aquí.
El HDL se ve igualmente influido por la inflamación y retira menos colesterol, perdiendo su función protectora. O sea, la inflamación lo hace más perezoso.
Además, pierde la capacidad de evitar que se oxide y llega a ser en sí mismo una molécula inflamatoria. Por tanto, niveles altos de este colesterol ya no tan bueno pueden suponer un mayor riesgo y las cantidades normales no son garantía de protección.
Quizás los malos no son tan malos ni los buenos tan buenos, pero las malas compañías los adentran en el lado oscuro.
¿Que nos ha enseñado la artritis?
Estas observaciones podrían ser una simple curiosidad. Un mecanismo concreto de una enfermedad concreta. Nada más lejos de la realidad: en los últimos años, el interés en la cardiología por el papel de la inflamación ha ido en aumento.
Entender que el registro de los niveles de colesterol puede no ser suficiente constituyó un gran paso. Hay que comprender cómo funciona, cómo llama y responde a las llamadas. Conocer el papel de la inflamación en la formación de las placas es un tema de rabiosa actualidad.
¿Adivina cómo se puede estudiar este fenómeno? Durante mucho tiempo, los investigadores trataron de reproducir esa interacción en el laboratorio. Pero la artritis ya nos había mostrado sus propios “experimentos”. Y, lo más importante, sustituyendo el laboratorio por el ser humano.
Recientemente, se han producido numerosos avances sobre cómo bloquear la inflamación para reducir las enfermedades cardiovasculares. Siglas como LoDoCo, CIRT, LoDoCo2 o CANTOS resumen ensayos clínicos gigantes que han estudiado diversos fármacos para frenar esas dolencias. Seguro que ahora adivina dónde se empleaban dichos fármacos anteriormente.
En definitiva, la artritis es una enfermedad mucho más compleja de lo que parece. A pesar de todo, la clave para combatir sus problemas articulares y cardiovasculares se basa en iniciar el tratamiento lo más pronto posible.
Las nuevas investigaciones han abierto nuevas posibilidades para reducir la mortalidad por razones cardiovasculares y nos ayudan a comprender mejor el papel del colesterol y su relación con la inflamación. Estos avances resultan útiles para multitud de pacientes: recordemos que la primera causa de muerte a nivel global son las enfermedades cardiovasculares.
Nos hallamos ante un gran ejemplo de cómo seguir investigando en algunas áreas, tradicionalmente desatendidas, permite dar respuesta a problemas globales de salud. Miremos siempre más allá. Las respuestas suelen estar en el lado oscuro.
Daniel Miranda Prieto recibe fondos del Instituto de Salud Carlos III como investigador predoctoral con un Contrato Predoctoral de Formación en Investigación en Salud (PFIS) (ISCIII:FI22/00148, convocatoria en concurrencia competitiva).
Javier Rodríguez-Carrio recibe fondos en convocatorias competitivas como Investigador Principal del Instituto de Salud Carlos III para sus líneas de investigación en artritis reumatoide.
Este artículo fue publicado originalmente en The Conversation. Lea el original.

